1- خلفية وباء حمى الضنك: تحدٍ متصاعد للصحة العامة العالمية
حمى الضنك مرض فيروسي حاد ينتقل عن طريق البعوض، ويسببه فيروس الضنك (DENV)، وقد برز كأسرع الأمراض الفيروسية المنقولة بالمفصليات انتشارًا على مستوى العالم، مما يشكل تهديدًا كبيرًا للأمن الصحي العام. على مدى العقدين الماضيين، ازداد معدل الإصابة بحمى الضنك عالميًا بشكل كبير، حيث تضاعف عدد الحالات المُبلغ عنها سنويًا منذ عام 2021 [1]. في ديسمبر 2023، أعلنت منظمة الصحة العالمية حالة طوارئ عالمية بشأن حمى الضنك لتعزيز جهود الاستجابة الدولية المنسقة. تشير التقديرات الوبائية لمنظمة الصحة العالمية إلى أن حوالي 3.9 مليار شخص حول العالم معرضون لخطر الإصابة بحمى الضنك، مع حدوث ما يقدر بنحو 390 مليون إصابة سنويًا، منها 96 مليون حالة تظهر أعراضها سريريًا [1، 2].
2. أبرز النقاط الوبائية
تتشكل الخصائص الوبائية لحمى الضنك من خلال تفاعل عوامل فيروسية، وبيئة الناقل، واستجابات الجهاز المناعي للمضيف، والظروف الاجتماعية والبيئية. ويُعدّ الفهم الشامل لهذه الخصائص ضروريًا لتطوير استراتيجيات فعّالة للوقاية والمكافحة، فضلًا عن أساليب تشخيص دقيقة.
2.1 نواقل انتقال العدوى وأنماط انتقالها في المناطق الحضرية
ينتقل فيروس حمى الضنك بشكل أساسي عن طريقبعوضة الزاعجة المصرية وبعوضة الزاعجة المنقطةالبعوض. من بين هذه الأنواع الناقلة للأمراض، يُعدّ بعوض الزاعجة المصرية (Aedes aegypti) الناقل الأكثر خطورة، إذ يتميز بقدرة عالية على التكيف مع البشر وانتشاره الواسع في البيئات الحضرية الاستوائية وشبه الاستوائية. وعلى عكس أنواع البعوض الأخرى الناقلة لمسببات الأمراض الفيروسية المنقولة بالمفصليات، يُظهر بعوض الزاعجة المصرية الخصائص الوبائية الرئيسية التالية:
- تفضيل التكاثر في البيئات التي صنعها الإنسان (مثل خزانات المياه والإطارات المهملة)
- ميل قوي للدم البشري كمصدر غذائي
-سلوك التغذية أثناء النهار
تُعرّف هذه الخصائص حمى الضنك بأنها مرض نموذجي"الأمراض المعدية الحضرية"،مع ارتفاع كفاءة انتقال العدوى بشكل ملحوظ في المناطق ذات الكثافة السكانية العالية. وقد أظهرت الدراسات المتعلقة بمنظمة الصحة العالمية أنه في المناطق الحضرية ذات الكثافة السكانية العالية، يمكن أن يؤدي ازدياد وتيرة اتصال البعوض بالبشر إلى رفع معدل التكاثر الأساسي (R₀) لفيروس حمى الضنك بشكل كبير، مما يؤدي إلى تسريع انتشار الأوبئة [2].
2.2 اتجاهات الانتشار العالمي والعوامل الدافعة
بحسب تقارير منظمة الصحة العالمية، ازداد عدد حالات حمى الضنك المُبلغ عنها عالميًا بشكلٍ كبير خلال العقدين الماضيين [1، 3]. ويعود هذا الاتجاه التصاعدي في المقام الأول إلى العوامل المترابطة التالية:
(1) تغير المناخ: لا يؤدي ارتفاع درجات الحرارة العالمية إلى توسيع النطاق الجغرافي للموائل المناسبة لناقلات البعوض فحسب، بل يُقصر أيضًا فترة حضانة فيروس حمى الضنك داخل البعوضة المضيفة، مما يزيد من كفاءة انتقاله. وقد أكدت منظمة الصحة العالمية أن التغيرات المناخية في كثافة البعوض تُعد مؤشرًا موثوقًا به للتنبؤ بالديناميكيات المكانية والزمانية لتفشي حمى الضنك.
(2) التحضر: أدى التوسع الحضري السريع وغير المخطط له إلى خلق موائل تكاثر وفيرة لناقلات البعوض، في حين أن زيادة الكثافة السكانية قد عززت استمرارية سلاسل انتقال حمى الضنك.
(3) حركة السكان العالمية: سهّل السفر والتجارة الدوليان انتقال فيروس حمى الضنك بسرعة عبر الحدود، مما عزز الانتقال من الحالات الوافدة إلى انتقال محلي مستدام. تُظهر بيانات الترصد الصادرة عن منظمة الصحة العالمية أنه بين عامي 2010 و2021، أبلغت الولايات المتحدة عن 7528 حالة إصابة بحمى الضنك مرتبطة بالسفر، من بينها 3135 حالة استدعت دخول المستشفى، و19 حالة وفاة.
(4) توسع نطاق انتشار النواقل: على الصعيد العالمي، يستمر النطاق الجغرافي لبعوضتي الزاعجة المصرية والزاعجة المرقطة في التوسع، حيث تستوطن بعوضة الزاعجة بشكل متزايد في أجزاء من أوروبا. ونتيجة لذلك، تطور مرض حمى الضنك من وباء إقليمي تقليدي إلى تهديد عالمي للصحة العامة.
2.3 آليات التداول المشترك وإعادة العدوى بين الأنماط المصلية المتعددة
يتألف فيروس حمى الضنك من أربعة أنماط مصلية متميزة من الناحية المستضدية (DENV-1 إلى DENV-4). تمنح الإصابة بأحد هذه الأنماط مناعة وقائية طويلة الأمد ضد ذلك النمط تحديدًا، ولكنها توفر حماية جزئية ومؤقتة فقط ضد الأنماط الثلاثة الأخرى. يُعدّ عامة الناس عرضة للإصابة بفيروس حمى الضنك، ولا تظهر الأعراض السريرية إلا لدى فئة معينة من المصابين [2].
في المناطق الموبوءة، غالباً ما تنتشر أنماط مصلية متعددة من فيروس حمى الضنك في وقت واحد، مما قد يؤدي إلى إصابة الأفراد بعدوى حمى الضنك عدة مرات خلال حياتهم. وقد حددت الدراسات الوبائية لمنظمة الصحة العالمية انتشار أنماط مصلية متعددة كعامل رئيسي في تفشي حمى الضنك الدوري [1].
2.4 العدوى الثانوية والتعزيز المعتمد على الأجسام المضادة
تُعد ظاهرة حاسمة وفريدة من نوعها في علم أوبئة حمى الضنكتعزيز معتمد على الأجسام المضادة (ADE)أثناء العدوى الثانوية بنمط مصلي مختلف من فيروس حمى الضنك، تُسهّل الأجسام المضادة غير المُعادلة، التي تُنتج خلال العدوى الأولية، دخول الفيروس إلى الخلايا الوحيدة والبلعمية، مما يُعزز تكاثره. وتُقرّ منظمة الصحة العالمية على نطاق واسع بأن هذه الآلية عامل مُمرض رئيسي في حالات حمى الضنك الشديدة، بما في ذلك حمى الضنك النزفية ومتلازمة صدمة الضنك [1].
تُظهر بيانات منظمة الصحة العالمية الوبائية باستمرار أن الأفراد المصابين بعدوى حمى الضنك الثانوية أكثر عرضةً للإصابة بمرض شديد مقارنةً بالمصابين بالعدوى الأولية، وهي سمة بالغة الأهمية لمراقبة المرض وإدارته سريريًا. ومن الجدير بالذكر أنه على الرغم من ارتفاع خطر الإصابة بمرض شديد خلال العدوى الثانوية، إلا أن العدوى بأي نمط مصلي من فيروس حمى الضنك قد تتطور إلى حمى ضنك شديدة [1].
2.5 المظاهر السريرية غير المحددة وخطر التشخيص الخاطئ
تتسم الأعراض السريرية لحمى الضنك بعدم التخصص، لا سيما في المراحل المبكرة من المرض، وغالبًا ما تتداخل مع أعراض عدوى فيروسية أخرى ينقلها البعوض (مثل فيروسات شيكونغونيا وزيكا) بالإضافة إلى بعض التهابات الجهاز التنفسي. وتشير تقديرات منظمة الصحة العالمية إلى أن 40-80% من حالات الإصابة بفيروس حمى الضنك لا تظهر عليها أعراض [3].
تشمل المظاهر السريرية النموذجية ما يلي:
- حمى حادة (تستمر لمدة 2-7 أيام، وقد تكون ثنائية الطور)
-صداع شديد وألم خلف العينين
- آلام العضلات والمفاصل (المعروفة باسم "حمى تكسير العظام")
- طفح جلدي بقعي أو بقعي حطاطي
- مظاهر نزفية خفيفة (مثل الكدمات، نزيف الأنف، نزيف اللثة)
عادةً ما تُقسّم حمى الضنك المصحوبة بأعراض إلى ثلاث مراحل متميزة: المرحلة الحموية، والمرحلة الحرجة، ومرحلة التعافي. يتطور المرض إلى حمى ضنك شديدة لدى أقل من 5% من المرضى الذين تظهر عليهم الأعراض. ونظرًا لغياب سمات سريرية محددة، يُعدّ التشخيص القائم على الأعراض السريرية وحدها أمرًا صعبًا، مما يزيد من خطر التشخيص الخاطئ أو عدم التشخيص. وتؤكد منظمة الصحة العالمية صراحةً أن التشخيص السريري وحده غير كافٍ لضمان الدقة، مما يجعل التأكيد المختبري ضروريًا [1].
ثلاث نقاط رئيسية من منظمة الصحة العالمية بعنوان "الاختبارات المعملية لفيروس حمى الضنك: إرشادات مؤقتة، أبريل 2025"
في أبريل 2025، أصدرت منظمة الصحة العالمية إرشادات مؤقتة محدّثة بشأن الفحوصات المخبرية لفيروس حمى الضنك، موفرةً بذلك إرشادات فنية موثوقة لتشخيص حمى الضنك على مستوى العالم. تُقدّم هذه الإرشادات خلاصةً لأحدث الأدلة المتعلقة بالفحوصات المخبرية لحمى الضنك في سياق حالة الطوارئ العالمية المستمرة، وتُقدّم توصيات عملية مُصممة خصيصاً لتناسب البيئات ذات مستويات الموارد المختلفة.

3.1 المبادئ الأساسية لاستراتيجية الاختبار
تؤكد الإرشادات على ضرورة اعتماد استراتيجية اختبار متعددة المؤشرات لتشخيص حمى الضنك، وذلك بناءً على مرحلة المرض [1]. ونظرًا لعدم وجود خوارزمية تشخيصية موحدة، ينبغي تكييف استراتيجيات الاختبار مع السياقات الوبائية المحلية، مع مراعاة العوامل الرئيسية التالية [1]:
- مرحلة العدوى: يحدد عدد الأيام التي تلي ظهور الأعراض أنسب طريقة للاختبار
- نوع العينة: مدى ملاءمة الدم الكامل أو البلازما أو المصل للكشف عن فيروس حمى الضنك
- علم الأوبئة الإقليمي: الأنماط المصلية لفيروس حمى الضنك المنتشرة محلياً، والانتشار المشترك للفيروسات المنقولة بالمفصليات الأخرى.
- خطر العدوى المشتركة: في المناطق التي تتداخل فيها حالات انتشار الفيروسات المنقولة بالمفصليات، ينبغي النظر في إجراء اختبارات متعددة للتمييز بين مسببات الأمراض المختلفة.
3.2 استراتيجية الاختبار القائمة على المراحل
وفقًا لإرشادات منظمة الصحة العالمية، يجب أن تتبع الاختبارات المعملية لحمى الضنك فترات زمنية واضحة بناءً على مرحلة المرض [1،2]:
(1) اختبار المرحلة الحادة (≤7 أيام بعد بداية المرض)
- اختبار الحمض النووي (الاختبار الجزيئي): تفاعل البوليميراز المتسلسل للنسخ العكسي (RT-PCR) والأساليب الجزيئية الأخرى تكشف عن الحمض النووي الريبي لفيروس حمى الضنك بحساسية عالية.
- اختبار المستضد: الكشف عن مستضد NS1، والذي يصبح قابلاً للكشف في غضون 1-3 أيام بعد ظهور الأعراض.
خلال المرحلة الحادة، تكون مستويات الفيروس في الدم مرتفعة نسبياً، ويحقق اختبار الحمض النووي واختبار المستضد حساسية مثالية.
(2) اختبار مرحلة النقاهة (≥4 أيام بعد بداية المرض)
-الاختبارات المصلية: عادةً ما تصبح الأجسام المضادة من نوع IgM قابلة للكشف في اليوم الرابع تقريبًا بعد ظهور الأعراض.
-في معظم الحالات، تستمر الأجسام المضادة من نوع IgM لمدة 14-20 يومًا، وفي بعض الحالات، يمكن أن يمتد استمرارها إلى 90 يومًا.
- اختبار IgG له قيمة محدودة لتشخيص حمى الضنك الحادة بسبب الأجسام المضادة المتفاعلة المحتملة من عدوى سابقة بفيروسات الفلافيفيروس أو التطعيم.
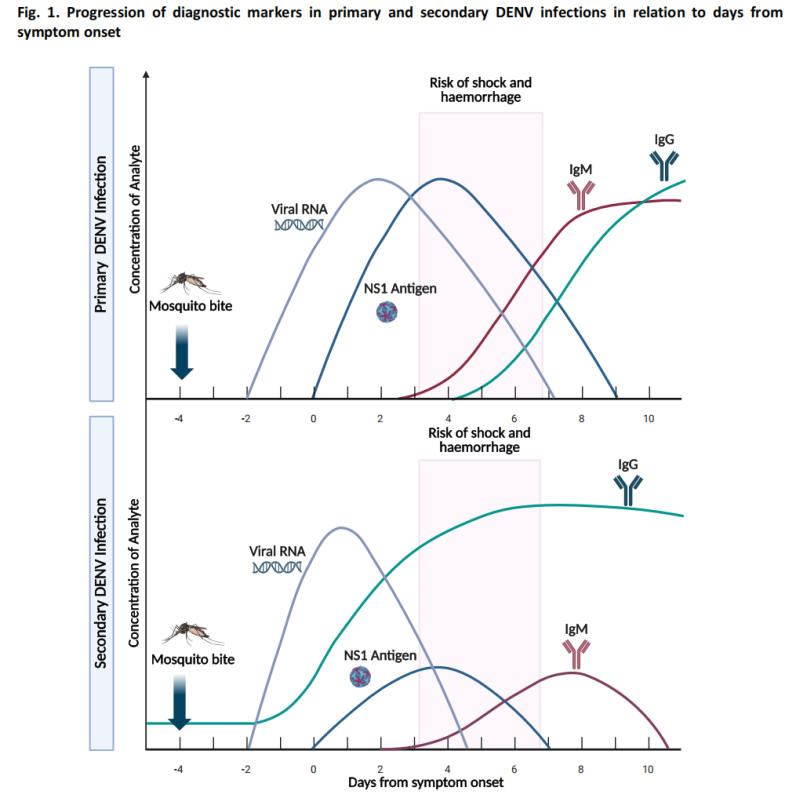
(3) خوارزمية تشخيص الحالات المشتبه بها
يتضمن الدليل خوارزمية تشخيصية لحالات حمى الضنك المشتبه بها، ويوصي بطرق الاختبار المناسبة بناءً على عدد الأيام بعد ظهور الأعراض: اختبار مستضد NS1 واختبار الحمض النووي هما النهجان الأساسيان في المرحلة المبكرة، بينما الاختبار المصلي هو الطريقة الأساسية في المرحلة اللاحقة.
3.3 تقييم أداء أساليب الاختبار واختيارها
وفقًا لمنظمة الصحة العالمية، فإن التقييم المنهجي لأداء مختلف اختبارات حمى الضنك والسيناريوهات القابلة للتطبيق هي كما يلي:
| طريقة الاختبار | هدف | نافذة زمنية | سيناريو التطبيق الأساسي | الاعتبارات |
| اختبار الحمض النووي | الحمض النووي الريبي الفيروسي | من 1 إلى 7 أيام بعد ظهور الأعراض | التأكيد المبكر، وتحديد النمط المصلي | طريقة المعيار الذهبي؛ تتطلب معدات مخبرية متخصصة وخبرة فنية. |
| اختبار مستضد NS1 | البروتين غير البنيوي | 1-3 أيام بعد ظهور الأعراض | الفحص السريع المبكر | متوفر في شكل اختبار تشخيصي سريع (RDT)، وهو مناسب للبيئات ذات الموارد المحدودة |
| اختبار الأجسام المضادة من نوع IgM | الأجسام المضادة IgM النوعية | بعد مرور 4 أيام أو أكثر من بداية الأعراض | تشخيص عدوى حديثة | تشير عينة مصل واحدة فقط إلى احتمال الإصابة بعدوى حديثة؛ ويلزم التحول المصلي للتأكيد. |
| اختبار الأجسام المضادة من نوع IgG | الأجسام المضادة IgG النوعية | فترة النقاهة/العدوى السابقة | التحقيق الوبائي، تقييم حالة المناعة | لا تُعد عينة مصل واحدة مناسبة لتشخيص حمى الضنك الحادة |
| الاختبار المشترك (NS1+IgM/IgG) | المستضد + الأجسام المضادة | مسار المرض الكامل | التشخيص الشامل لعدوى حمى الضنك | يُعد هذا حاليًا أفضل تنسيق لاختبار التشخيص السريع لتشخيص حمى الضنك. |
| تسلسل الجيل التالي | الحمض النووي الريبي الفيروسي | من 1 إلى 7 أيام بعد ظهور الأعراض | المراقبة الجينومية الفيروسية | يتطلب ذلك معدات تسلسل متخصصة وقدرات تحليل المعلوماتية الحيوية |
4 توصيات لمنتجات الكشف عن حمى الضنك باستخدام الاختبارات الكلية والجزئية حسب السيناريو
لدعم الوقاية من حمى الضنك ومكافحتها، توفر شركة Macro & Micro-Test مجموعة تشخيصية متكاملة تغطي الفحص السريع والتأكيد الجزيئي والمراقبة الجينومية، لتلبية الاحتياجات عبر مراحل إدارة تفشي المرض المختلفة.
4.1 السيناريو 1: الفحص السريع والمراقبة المستهدفة
ينطبق على عيادات الحمى، ومرافق الرعاية الصحية الأولية، وفحص تفشي الأمراض في المجتمع، والحجر الصحي في الموانئ/الحدود.
- اختبار سريع لمستضد NS1 لفيروس حمى الضنك: يكشف عن العدوى المبكرة (1-3 أيام بعد ظهور الأعراض) مع نتائج في غضون 15 دقيقة للفرز السريع.
- اختبار الأجسام المضادة IgM/IgG لفيروس حمى الضنك: يميز بين العدوى الأولية والثانوية لتقييم خطر الإصابة بأمراض خطيرة.
- اختبار سريع مشترك للكشف عن مستضد NS1 لفيروس حمى الضنك + IgM/IgG: يكشف في وقت واحد عن المستضد والأجسام المضادة لتشخيص كامل للمرض.
- اختبار الأجسام المضادة IgM/IgG لفيروس شيكونغونيا: يُمكّن من التشخيص التفريقي مع حمى الضنك لتحديد مسببات الأمراض بدقة.
4.2 السيناريو 2: التشخيص الدقيق والاستجابة للطوارئ
- مجموعة الكشف عن الحمض النووي لفيروس حمى الضنك من النوع الأول والثاني والثالث والرابع: تكشف وتفرق بين 4 أنماط مصلية (حد الكشف 500 نسخة/مل) لتتبع تفشي المرض.
- مجموعة اختبار تفاعل البوليميراز المتسلسل لفيروس حمى الضنك المجفف بالتجميد: قابلة للنقل في درجة حرارة الغرفة، ومناسبة للمناطق ذات الموارد المحدودة والتفشيات المفاجئة.
-مجموعة تفاعل البوليميراز المتسلسل متعدد الأهداف في الوقت الحقيقي للكشف عن حمى الضنك/زيكا/شيكونغونيا: تكشف في وقت واحد عن 3 فيروسات منقولة بالمفصليات من أجل التشخيص التفريقي الفعال في حالات تفشي الأمراض المعقدة.

جميع الكواشف المذكورة أعلاه متوافقة مع نظام AIO 800 الآلي بالكامل من العينة إلى الإجابة، مما يقلل من التشغيل اليدوي والتلوث المتبادل، ويحسن الكفاءة والسلامة البيولوجية.
4.3 السيناريو 3: المراقبة الجينومية وتحليل السلالة الفيروسية
ينطبق على المختبرات المرجعية الوطنية ومؤسسات أبحاث الصحة العامة، بما يتماشى مع موقف منظمة الصحة العالمية من تقنية التسلسل الجيني من الجيل التالي (NGS).
تدعم حلول المراقبة الجينومية من شركة ماكرو آند مايكرو-تيست تسلسل الجينوم الكامل لتتبع الفيروسات، وتوضيح سلاسل انتقالها، ورصد المتغيرات، وتعديل استراتيجيات التطعيم. كما تدعم هذه الحلول سير العمل اليدوي والآلي، مما يحسن الإنتاجية وقابلية التكرار، ويتيح للمختبرات الانتقال من الاختبارات الروتينية إلى المراقبة المتقدمة، بما يتماشى مع تركيز منظمة الصحة العالمية على تعزيز رصد تطور الفيروسات.

4.4 قيمة الحلول المتكاملة
تُقدّم شركة ماكرو آند مايكرو-تيست حلولاً تشخيصية متكاملة للكشف عن الفيروسات المنقولة بالمفصليات، تدعم كل مرحلة من مراحل إدارة تفشي الأمراض: أدوات فحص سريعة لمراكز الرعاية الصحية في الخطوط الأمامية، وتأكيد جزيئي لتشخيص دقيق، وقدرات تحليل الجينوم الكامل للمراقبة الوبائية. بفضل فحوصاتها عالية الأداء، وسير العمل المرن، ومنصاتها الجاهزة للأتمتة، تُمكّن هذه الحلول المختبرات وأنظمة الصحة العامة من تعزيز جاهزيتها واستجابتها للتهديدات الفيروسية المنقولة بالمفصليات الناشئة في جميع أنحاء العالم.
مراجع
[1] منظمة الصحة العالمية. الاختبارات المعملية لفيروس حمى الضنك: إرشادات مؤقتة، أبريل 2025. جنيف: منظمة الصحة العالمية؛ 2025.
[2] المجموعة الاستشارية الفنية للمبادرة العالمية للفيروسات المنقولة بالمفصليات التابعة لمنظمة الصحة العالمية. تعزيز التأهب والاستجابة العالميين لتهديدات الأمراض الفيروسية المنقولة بالمفصليات: دعوة للعمل. مجلة لانسيت للأمراض المعدية. 2026؛26(1):15-17.
[3] مجلة لانسيت مايكروب. التغلب على معضلة تشخيص حمى الضنك. لانسيت مايكروب. 2025؛6(7):101190.
تاريخ النشر: 20 مارس 2026
